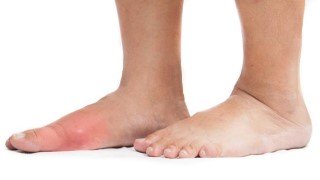
La goutte est une forme courante d’arthrite inflammatoire très douloureuse. Elle affecte généralement une articulation à la fois, souvent l’articulation du gros orteil. Il y a des moments où les symptômes s’aggravent, ce qu’on appelle les crises de goutte, et il y a des moments où il n’y a pas de symptômes, appelés rémission.
Dans l’article précédent, nous avons énuméré les 9 principaux signes ou symptômes. Nous allons maintenant expliquer très simplement les causes de la gouttes ainsi que les principaux facteurs de risque. Puis nous parlerons des examens biologiques qui facilitent le diagnostic de la goutte.
Dans un prochain article, vous découvrirez les traitements naturels efficaces contre la goutte (phytothérapie, aromathérapie et supplémentations). On citera également les 11 remèdes homéopathiques disponibles pour prévenir et soigner les crises de goutte.
Causes de la Goutte
Quelles sont les causes de goutte ? Si le corps produit trop d’acide urique ou ne parvient pas à l’éliminer, des cristaux peuvent se former et se concentrer dans les articulations et les tendons. Cela provoque une inflammation, une pression et une douleur sévère.
Remarque Importante : Cependant, certains patients présentent une hyperuricémie sans manifester pour autant les symptômes de la goutte (hyperuricémie asymptomatique), alors que certains patients atteints de crises de goutte répétées ont un taux sanguin d’acide urique normal !
Principaux Facteurs de Risque
Un certain nombre de facteurs de risque sont responsables de l’hyperuricémie et de la goutte :
1) Étant donné que jusqu’à 18% des personnes atteintes de la goutte ont des antécédents familiaux, la génétique pourrait jouer un rôle dans la manifestation de cette maladie.
2) La prévalence de la goutte est liée au sexe et à l’âge. La goutte est 10 fois plus fréquente chez les hommes que chez les femmes et plus fréquente chez les adultes que chez les enfants.
3) Une insuffisance rénale, un diabète, l’hypertension (pression artérielle élevée), une hypothyroïdie, une hémopathie, l’obésité, l’hypercholestérolémie, le psoriasis, une intervention chirurgie récente, un jeûne ou une déshydratation augmentent le risque de la goutte.
4) La consommation de boissons sucrées gazeuse et la trop grande consommation de boissons alcoolisées (surtout la bière riche en purine) augmentent la production de l’acide urique dans le foie et réduit son élimination urinaire. Un ou deux verres de vin par jour ne devrait pas augmenter de manière significative le risque de goutte.
5) Manger trop d’aliments riches en purines peuvent causer ou aggraver la goutte chez certaines personnes. C’est le cas des aliments tels que les abats (foie, rognons, etc.), les anchois, les asperges, les champignons, les fruits de mer, le hareng, le porc et la sardine.
6) Médicaments : Certains médicaments ont tendance à augmenter les taux d’acide urique dans le sang et à favoriser une crise de goutte. Il s’agit des anticoagulants oraux, des corticoïdes, de diurétiques thiazidiques, de la cyclosporine, de la lévodopa, de la vitamine B3 (niacine) et B12 (cobalamine), de la pénicilline, de l’ érythromycine, de l’aspirine prise régulièrement.
7) Un déficit enzymatique en hypoxanthine-guanine-phosphoribosyl transférase (HGPRT) et le saturnisme (l’exposition au plomb dans l’environnement) peuvent conduire à la manifestation exceptionnelle de la goutte.
Diagnostic de la Goutte
Les examens biologiques pour faciliter le diagnostic de goutte peuvent inclure:
1) La prise de sang : Mesure du taux d’acide urique dans le sang (uricémie). La quantité d’acide urique dans le sang ne doit pas dépasser 77 mg par litre (soit 460 micromoles par litre) chez l’homme, et 60 mg par litre (soit 360 micromoles par litre) chez la femme.
Attention ! Un taux élevé d’uricémie ne signifie pas forcément que le patient souffre de la goutte. A l’inverse, certaines personnes manifestent les symptômes caractéristiques de la goutte alors que les valeurs d’uricémie sont normales.
2) L’échantillon d’urine : Mesure la quantité d’acide urique dans les urines (uraturie). Une hyperuraturie supérieure à 600 mg par 24 heures (3600 mmol par 24h) permet d’évoquer le diagnostic de la goutte.
3) La ponction du liquide synovial de l’articulation gonflée : Recherche de microcristaux d’acide urique en forme d’aiguilles. Il est tout autant possible de procéder à une biopsie d’un tophus sous-cutané pour confirmer le diagnostic de la goutte.