Agent Responsable des Verrues Génitales
Les verrues génitales et anales font parties de la liste des maladies sexuellement transmissibles (MST).
Le virus responsable des verrues génitales et anales est appelé papillomavirus humain ou virus du papillome humain (VPH).
Transmission des Verrues
Les verrues génitales et les verrues anales sont très contagieuses et se transmettent d’une personne à une autre par contact sexuel direct avec ou sans pénétration.
Ce type de transmission virale implique le contact de la peau et des muqueuses anales, vaginales ou buccales (sexe oral). Le virus peut se transmettre d’une personne à l’autre en l’absence de verrues visibles.
Après contamination virale, les verrues apparaissent dans un délai de 6 semaines à 6 mois (dans certains cas, la période d’incubation prend plus de temps, parfois quelques années).
Certaines personnes chez qui les défenses immunitaires sont efficaces peuvent être exposées au virus sans pour autant présenter de verrues génitales ou anales.
Symptômes des Verrues Génitales et Anales
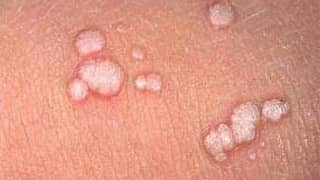
Les condylomes acuminés (condylomata acuminatum) ou verrues génitales aussi appelées « crêtes de coq » sont en fait des excroissances de tissus surélevées (souvent en forme de chou-fleur lorsqu’elles sont groupées) ou plates généralement de couleur chair ou blanchâtre.
La plupart des personnes infectées par le VPH ne présentent aucun signe ni symptôme et peuvent propager le virus sans même le savoir.
Les condylomes génitaux sont habituellement indolores et peuvent apparaitre sur le pénis, sur les testicules (plus précisément sur le scrotum), sur la vulve (lèvres vaginales), dans le vagin, dans l’urètre, au niveau du col de l’utérus, autour de l’anus, sur l’aine ou encore la racine de la cuisse.
Il peut arriver parfois que les condylomes génitaux localisés autour ou dans l’anus saignent à la suite de rapports anaux ou suite à la défécation. Des petits saignements vaginaux peuvent également se produire après des relations sexuelles. Il est possible de ressentir des démangeaisons.
Les condylomes génitaux peuvent également se développer dans la bouche, sur la langue, dans le palais et dans la gorge (larynx) d’une personne ayant eu des relations sexuelles buccales avec un partenaire infecté.
Dépistage des Verrues
Si les verrues sont petites et plates, il vous sera difficile de les observer à l’œil nu, même si elles se trouvent à l’extérieur du corps humain.
En ce qui concerne, les lésions internes, un examen gynécologique est nécessaire pour être en mesure de les dépister.
Dans le cadre du diagnostic des condylomes génitaux, le médecin recours parfois à la colposcopie, à la vaginoscopie, à la vulvoscopie, à la périnoscopie, à la balanoscopie, au frottis du col utérin et à des biopsies.
Risques
Bien que les verrues génitales et anales puissent disparaitre spontanément, il est conseillé de ne pas attendre et de suivre un traitement médical. Pourquoi ?
> Premièrement, le risque de contaminer le ou les partenaires est très important.
> Deuxièmement, les condylomes génitaux risquent de s’étendre et peuvent être à l’origine de cancers génitaux.
En effet, 80 % des cancers du col de l’utérus sont associés au papillomavirus. Certains types de VPH (VPH 16 et VPH 18) peuvent infecter les cellules du vagin et du col de l’utérus et entraîner des changements précancéreux dans le col de l’utérus (dysplasie cervicale).
Il existe 3 types de dysplasies cervicales : bénigne (néoplasies intraépithéliales cervicales 1 ou CIN 1), modérée (CIN 2) et grave (CIN 3).
Une dysplasie non traitée peut dégénérer en cancer du col utérin. Les types de VPH 16 et VPH 18 provoquent aussi des cancers de la bouche et du pénis. Le VPH 16 est particulièrement responsable du cancer de l’anus.
Traitement Conventionnel des Verrues Génitales et Anales
Il ne faut surtout pas chercher à traiter les verrues génitales en utilisant les remèdes destinés à détruire les autres types de verrues ! Les condylomes génitaux doivent être traités par un médecin. Tous les partenaires sexuels doivent être aussi examinés par un médecin.
Si les lésions ne disparaissent pas avec un traitement chimique (voir ci-dessous), le médecin recommandera un traitement chirurgical.
1) Les Médicaments utilisés dans le cadre d’un traitement chimique
• La podophylline est actuellement remplacée par la podophyllotoxine >> Application locale, matin et soir, 3 jours consécutifs par semaine pendant 4 semaines (sauf vulve et anus).
• L’acide trichloroacétique (TCA) >> Application locale, 1 à 2 fois par semaine pendant 3 semaines.
• Le 5 fluorouracile >> Apllication sur les verrues vulvaires 2 fois par semaine.
• L’imiquimod (crème Aldara) a une action antivirale en stimulant la synthèse de l’interféron alpha et d’autres cytokines >> Application locale, 3 fois par semaine le soir au coucher sur une durée maximum de 16 semaines.
2) La cryothérapie
Les verrue génitales de petites tailles sont détruites ou brûlées par le froid. On emploi l’azote liquide à cet effet. Il s’agit d’un traitement de choix. >> Une séance par semaine à une séance par mois selon les délais de cicatrisation.
3) L’excision chirurgicale
Rarement de première intention, l’ablation ou l’excision des condylomes génitaux se fait en employant un simple bistouri chirurgical ou une anse diathermique (instrument tranchant fonctionnant à l’électricité).
4) Le laser
La thérapie au laser est souvent utilisée lorsque les autres traitements n’ont pas pu éliminer toutes les verrues génitales ou lorsque les condylomes sont gros et étendus. Un fuseau de lumière de haute énergie détruit en profondeur les verrues. L’anesthésie locale ou parfois générale est nécessaire.
5) L’électrocoagulation
La cautérisation électrique ou électrocoagulation est une intervention chirurgicale qui emploie un courant électrique afin de détruire les verrues par un réchauffement des tissus. Une anesthésie locale ou parfois générale est nécessaire.
6) La conisation du col utérin
La conisation est une intervention chirurgicale qui consiste à l’ablation d’un fragment du col de l’utérus (en forme de cône) dans le but de retirer le tissu pré-cancéreux (cellules anormales ou dysplasie) du col utérin et d’analyser la partie excisée afin de déterminer si la dysplasie est bénigne, modérée ou grave.
Précautions et Prévention
L’usage de préservatifs est obligatoire jusqu’à la disparation complète des lésions condylomateuses. Cependant, il faut savoir que l’usage du condom n’offre pas une protection totale, puisque le virus peut se trouver sur des régions de la peau non couvertes par le préservatif.
Il est conseillé aux femmes qui ont eu des verrues génitales et celles dont les partenaires ont déjà eu des condylomes génitaux de faire un test Pap ou Papanicolaou au moins une fois par an afin de dépister éventuellement des altérations précancéreuses du col utérin.
Il existe un vaccin (Gardasil ®) qui immunise les jeunes filles à partir de 14 ans contre certaines souches du papillomavirus humain (HPV de types 6, 11, 16 et 18). Cependant, ce vaccin fait l’objet de très nombreuses controverses (cas de décès et de très nombreuses réactions indésirables).