Je suis à la recherche d’un traitement efficace en aromathérapie concernant Trichophyton Rubrum suite à prélèvements cutanés et culture en milieu hospitalier _ Jean Michel
Plus de 70% de la population peut développer le pied d’athlète à un certain moment au cours de leur vie. Qu’est-ce que le pied d’athlète ? Quels sont les micro-organismes responsables de cette maladie ? Quels sont les symptômes caractéristiques de cette pathologie ? Comment prévenir et se protéger du pied d’athlète ? En quoi consiste le traitement conventionnel ? Existe-t-il des remèdes 100% naturels pour combattre cette mycose ?
Pied d’Athlète Définition – Qu’est-ce que le Tinea Pedis ?
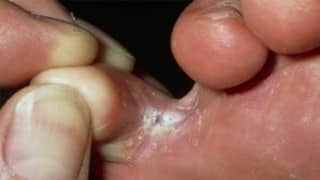
Qu’est-ce que le pied d’athlète ? Le pied d’athlète est une dermatophytose, une infection cutanée très fréquente qui touche la plante du pied et la peau entre les orteils. Cette infection fongique est due à un champignon microscopique filamenteux.
Le nom médical du pied d’athlète est ‘tinea pedis’ et est connu également sous l’appellation d’intertrigo inter-orteil (lire plus bas les symptômes caractéristiques).
Les champignons qui causent le pied d’athlète peuvent être contractés dans de nombreux endroits, y compris les gymnases, les vestiaires, les piscines, les salons de manucure, les aéroports, ainsi que les chaussettes et les vêtements contaminés. Les champignons peuvent également être transmis directement de personne à personne par contact.
La plupart des personnes qui contractent ces mycoses sur les pieds sont celles qui marchent pied-nu dans les endroits infectés. Certaines personnes sont simplement plus sujettes à cette condition tandis que d’autres présentent une certaine résistance.
Pied d’Athlète Causes – Nature des Mycoses des Pieds
Il existe une variété de champignons dermatophytes (genre Trichophyton) qui causent le pied d’athlète mais le plus souvent, l’une ou l’autre des 3 espèces suivantes est en cause: le Trichophyton rubrum (70 à 80% des cas), le Trichophyton mentagrophytes interdigitale (15 à 20% des cas), ou l’Epidermophyton floccosum (5% des cas).
Ces champignons colonisent la peau humaine et les ongles et vivent aux dépens de la kératine, une protéine de la couche cornée de l’épiderme et des phanères (cheveux, poils et ongles). Cependant, la mycose nécessite un environnement chaud, sombre et humide pour se développer.
Des levures du genre Candida peuvent tout aussi bien être la cause de l’intertrigo inter-orteil. Dans certains cas, une infection par des bactéries survient à l’infection mycosique.
Symptômes du Pied d’Athlète – Signes Principaux du Tinea Pedis
Le symptôme le plus fréquent est la manifestation d’une peau blanchâtre humide fissurée, fendillée, écaillée entre les orteils du pied. La zone de peau touchée se situe surtout entre les quatrième et cinquième orteils ou encore entre les troisième et quatrième orteils.
D’autres symptômes peuvent inclure :
* Éruption rouge de la peau qui est irritée
* Squames blanches qui se détachent, peau sèche qui pèle
* Sensation de brûlure et démangeaisons
* Cloques douloureuses remplies de liquide qui suintent causée par une réaction allergique aux champignons
* Mauvaise odeur caractéristique
Si le champignon se propage aux ongles, ces derniers peuvent se décolorer et devenir épais et même s’effriter. L’infection peut également gagner la plante des pieds.
Pied d’Athlète Diagnostic
Le docteur peut diagnostiquer le pied d’athlète par un simple examen des pieds en observant les symptômes énumérer plus haut. Il peut décider de prendre un échantillon en grattant une lésion afin de réaliser une analyse au laboratoire.
Pied d’Athlète Personnes à Risque, et Facteurs à Risque
Les personnes qui sont plus susceptibles de contracter l’intertrigo inter-orteil ou pied d’athlète sont les personnes qui souffrent d’hyperhidrose (transpiration excessive), les personnes dont le système immunitaire est affaibli (diabète, cancer, sida), les personnes âgées et les personnes qui vivent dans un environnement chaud et humide.
Les facteurs à risque comprennent le port des chaussures synthétiques trop serrés et mal aérés et des activités qui impliquent d’avoir les pieds dans l’eau pendant de longues périodes de temps.
Pied d’Athlète et Prévention
Voici quelques mesures simples qui permettent de prévenir le pied d’athlète :
1. Gardez les pieds et la peau entre les orteils propres et secs. N’échangez pas votre serviette avec une autre personne pour éviter la contagion.
2. Portez des chaussures en cuir ou en toile pour assurer une bonne aération et ventilation. Choisissez des semelles au charbon de bois activé pour éviter la macération des pieds.
3. Portez des chaussettes en coton pour absorber l’humidité. Changez-les plus souvent.
4. Ne marchez pas pieds nus dans les lieux publics. Porter des sandales sur les plages, à la piscine publique, dans des douches communes et les vestiaires.
5. Saupoudrez l’intérieur des chaussettes ou vos orteils de fécule de maïs.
Pied d’Athlète, Traitement Conventionnel et Médicaments
Le traitement de la mycose du pied d’athlète (tinea pedis) dépend de sa gravité. La plupart des cas, le pied d’athlète peut être traité à la maison en utilisant un médicament antifongique pour tuer le champignon ou ralentir sa croissance. D’ailleurs certains de ces antifongiques topiques (à appliquer sur la peau) sont en vente libre sans ordonnance chez le pharmacien.
Voici une liste non exhaustive des médicaments et spécialités prescrits en France, en Belgique ou au Canada pour traiter le pied d’athlète : Amycor ® en crème, poudre ou solution (Bifonazole), Daktarin ® ou Micatin ® (Miconazole), Desenex ® ou Tinactin ® (Tolnaftate). Diflucan ® en gélules (fluconazole), Fazol ® en crème, émulsion liquide ou poudre (Isoconazole), Fongamil ® (Omoconazole), Fonx ® (Oxiconazole), Lamisil ® en comprimé ou Lamisilate monodose 1% ® (Terbinafine), Locéryl ® préparation dermatologique (Amorolfine), Lomexin ® crème (fenticonazole), Lotrimin ® crème (Clotrimazole), Myk ® crème, poudre et solution (Sulconazole), Nizoral ® (Kétoconazole), Pévaryl ® en crème, poudre ou spray (Éconazole), Sporanox ® en gélule (itraconazole), Trosyd ® crème (Tioconazole).
Dans les cas d’une surinfection bactérienne, des antibiotiques oraux devront être prescrits également.
Pied d’athlète Huiles Essentielles – Traitement Naturel
Existent-ils des remèdes naturels capables d’éliminer efficacement les champignons indésirables ? Le pied d’athlète est une mycose qui peut être éliminée grâce aux vertus antifongiques de 3 huiles essentielles.
L’huile essentielle d’ARBRE A THE CITRONNE (Leptospermum petersonii) et l’huile essentielle de CLOU DE GIROFLE (Syzygium aromaticum) ont fait l’objet de recherche dans le cadre de leurs propriétés antifongiques naturelles.
Ces études ont révélé qu’un traitement avec de l’huile essentielle de CLOU DE GIROFLE à une concentration de 0,2 mg / ml est capable d’inhiber totalement la croissance fongique du Trichophyton mentagrophytes interdigitale, du Trichophyton rubrum et du Microsporum gypseum.
C’est l’eugénol contenu dans l’huile de clou de girofle qui est le constituant antifongique le plus efficace contre le mentagrophytes dermatophytes T.
➤ Huile Essentielle de Clou de Girofle Bio
Le remède maison le plus courant pour traiter le pied d’athlète est l‘huile essentielle d’ARBRE À THÉ (Melaleuca alternifolia).
L’huile d’arbre à thé possède en effet des propriétés antibactériennes et antifongiques.
Deux études cliniques suggèrent que l’HE de tea tree est un remède naturel efficace pour traiter le pied d’athlète.
➤ Huile Essentielle d’arbre à thé (tea tree) Bio
Par exemple, une étude a comparé les vertus antifongiques d’une crème contenant 10 % d’HE d’arbre à thé avec une crème renfermant 1 % de tolnaftate (Desenex ®, un médicament antifongique topique) et un placebo chez 104 personnes atteintes du pied d’athlète.
L’huile d’arbre à thé et le tolnaftate ont tous deux permis d’améliorer les symptômes associés au pied d’athlète (desquamation, inflammation, démangeaisons et sensation de brûlure) par rapport au groupe placebo.
Cependant, seule la tolnaftate a permis d’éradiquer totalement les champignons.